 تعریف از بیــن رفتن همه فولیکول های تخمدان که به قطع شــدن چرخــه طبیعی عملکرد تخمدان ها منجر می شــود، نارســایی زودرس تخمدان نام دارد و منجر به یائسگی زودرس میشود. بیماری نارســایی زودرس تخمــدان معمای کلینیکی قرن حاضر، نوعی بیماری شایع که تقریبا ۱ ٪زنان قبل از ۴۰ سالگی به آن مبتلا می شوند نارسایی زودرس تخمدان مسئله ای بالینی است، که در آن تخمدان ها عمدتا به طور ثانویه نارســا می شــوند و به صورت امنوره ثانویه تظاهر می کند. اگرچه این عارضه غالبا دائمی اســت، ولی ممکن اســت گذرا هم باشــد. علت اصلی این بیماری ناشناخته است، ولی نقش عواملی مانند عوامل ژنتیک، پرتوها، داروها، عفونت های ویروسی هم در آن
تعریف از بیــن رفتن همه فولیکول های تخمدان که به قطع شــدن چرخــه طبیعی عملکرد تخمدان ها منجر می شــود، نارســایی زودرس تخمدان نام دارد و منجر به یائسگی زودرس میشود. بیماری نارســایی زودرس تخمــدان معمای کلینیکی قرن حاضر، نوعی بیماری شایع که تقریبا ۱ ٪زنان قبل از ۴۰ سالگی به آن مبتلا می شوند نارسایی زودرس تخمدان مسئله ای بالینی است، که در آن تخمدان ها عمدتا به طور ثانویه نارســا می شــوند و به صورت امنوره ثانویه تظاهر می کند. اگرچه این عارضه غالبا دائمی اســت، ولی ممکن اســت گذرا هم باشــد. علت اصلی این بیماری ناشناخته است، ولی نقش عواملی مانند عوامل ژنتیک، پرتوها، داروها، عفونت های ویروسی هم در آن
xa0تشخیص و درمان سندروم تخمدان پلی کیستیک
سندرم تخمدان پلی کیستیک باعث افزایش ریسک نازایی، سندرم متابولیک، دیابت نوع II و احتمال بیماری کاردیو واسکولار می شود. بنابراین در خانمی با سابقه هیرسوتیزم، آکنه (جوش)، اختلال عادت ماهانه و چاقی باید این سندرم در نظر گرفته شود.
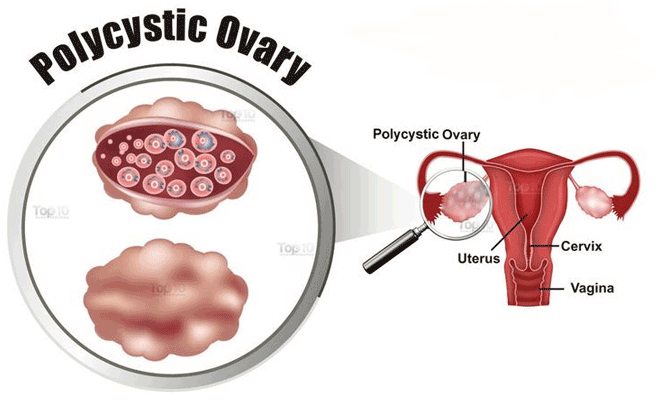
معیارهای تشخیصی شرح داده شده در زیر عنوان شده است. ۱-معیارهای اصلی شامل عدم تخمک گذاری مزمن و هایپرآندروژنیسم (xa0افزایش تستوسترون و DHEA-Sxa0) 2- معیارهای فرعی شامل مقاومت به انسولین، شروع هیرسوتیسم ( پرمویی ) و چاقی در حوالی م