مراقبت از پوست صورت و بدن در دوران بارداری: آیا در دوران پیش از بارداری خود از مواد آرایشی استفاده میکردید و مراقبت های پوستی خانگی را انجام میدادید؟ جوابتان به سوال بالا هرچی که باشد باید بدانید که باید یک تغییر اساسی در این رابطه ایجاد کنید. چرا؟ چون در زمان بارداری همانقدر که مراقبت از پوست حائز اهمیت است همانقدر هم باید در انتخاب مواد آرایشی بهداشتی دقت نمود تا حاوی مواد مضر برای جنین نباشند! . نکته ی اول: هر محصول آرایشی بهداشتی که حاوی ویتامین A یا مشتقات اون (انواع رتینوئیدها) هستxa0راxa0کنار بگذارید. ویتامین آ بی رویه تراتوژن قوی برای جنین محسوب شده و لازم است که مادر از استفاده از کرمهای حاوی این ویتامین دوری نماید.
دیابت بارداری شایع ترین عارضه ی طبی مامایی است و به دو نوع دیابت آشکار و دیابت حاملگی تقسیم می شود. دیابت آشکار به دیابتی اطلاق می شود که ابتلا به دیابت پیش از بارداری در مادر تشخیص داده شده است و دیابت حاملگی دیابت ناشی از حاملگی است. علائم بالینی دیابت عبارتند از؛ پرنوشی مادر، پر ادراری، پرخوری و کاهش غیرقابل توجیه وزن در صورتی که قند خون ناشتای مادر باردار ۱۲۶ و یا بالاتر باشد دیابت حاملگی تایید می گردد. بیماری دیابت در صورتی که به طور مناسب کنترل نشود، دارای آثار مختلفی بر جنین، مادر و نوزاد به دنیا آمده خواهد بود. آثار جنینی عبارتند از؛
- سقط خود به خودی
- زایمان زودرس
- ناهنجاری های مادرزادی
- اختلال رشد جنین
- مرگ غیرقابل توجیه
- پلی هیدرآمنیوس
- رشد بیش از حد جنین(ماکروزومی جنین) که ممکن است منجر به اخ
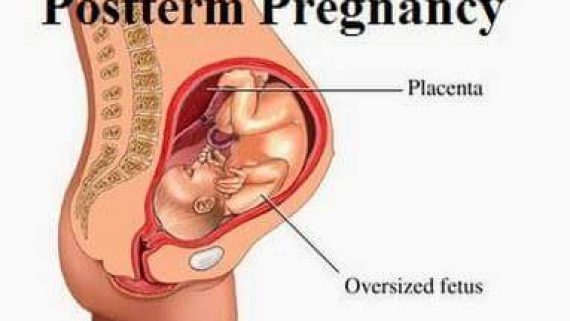
حاملگی پُستu200cترم حاملگی پستu200cترم یا زایمان دیررس به حاملگی می گویند که در آن بیش از ۴۲ هفته یا به عبارتی ۲۹۴ روز از اولین روز آخرین قاعدگی مادر گذشته باشد. نکته مهم در بررسی زایمان دیررس تعیین دقیق سن بارداری مادر با استفاده از اولین سونوگرافی انجام شده در بارداری و تاریخ آخرین قاعدگی مادر است. عواملی که موجب افزایش احتمال زایمان دیررس می شوند عبارتند از؛ وزن بالای پیش از بارداری، بارداری اول مادر، سابقه ی حاملگی طول کشیده در مادر و مادربزرگ، ژنهای مادری، عوامل جفتی جنینی نظیر؛ آنانسفالی، هیپوپلازی فوق کلیه، اختلالات جفتی و… از جمله عوارض این گونه زایمان ها می توان به افزایش میزان فلج مغزی و تشنج نوزادی، مرگ و موربیدیته نوزاد و شیرخوار، و مرگ داخل رحمی اشاره کرد. علل اصلی مرگ در این حاملگیu200cها فشارخون حاملگی، زایمان طولانی به علت عدم تطابق سر جنین با کانال زایمانی�
زایمان پره ترم یا همان زایمان زودرس به کلیه ی مواردی اطلاع می گردد که در آن ها به علل مختلفی ناچار به تولد نوزاد پیش از ۳۶ هفته ی کامل بارداری بشویم. از این نظر زایمان پره ترم را به دو دسته ی زایمان پره ترم زودهنگام(پیش از ۳۳ هفته ی کامل بارداری) و زایمان پره ترم دیر هنگام (بین هفته ی ۳۴ تا ۳۶ بارداری) تقسیم می کنیم.
در حال حاضر در تمام دنیا آستانه ی قابلیت حیات بین هفته های ۲۰ الی ۲۶ بارداری در نظر گرفته میشود که قطعا به وضعیت سلامت جنین و مادر و نیز امکانات پزشکی بیمارستان ها وابسته می باشد. در هر صورت نوزادان به دنیا آمده قبل از ۲۵ هفته اغلب در معرض آسیب مغزی شدید هستند و زایمان پیش از ۲۳ هفته بقایی در حدود ۵ درصد دارد. متاسفانه در این گونه زایمان ها به علت نارس بودن اعضای بدن، نوزاد به شدت آسیب پذیر و شکننده است در نتیجه در این موارد ممکن است شاهد آسیب مغزی در اثر �
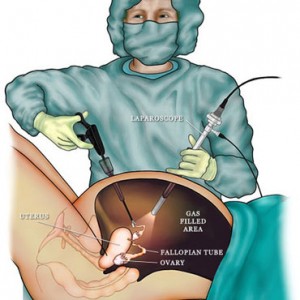 تعریف: لاپاراسکوپی عبارت است از بررسی حفره صفاقی به وسیله یک دوربین که پس از ایجاد یک پنومو پریتوئن در دیواره شکمی وارد شکم می شود. با جراحی لاپاراسکوپیک پروسهu200cهای معمول درجراحی انجام میشود به نحوی که به کاهش ضایعه حاصل از دستکاری انجامیده و بهبودی بیمار تسریع می گردد. با این شیوه پروسه های جراحی از طریق دستکاری از راه دور در محدوده بسته حفره شکمی یا بیرون صفاقی به وسیله دوربین چشمی یا دوربین های ویدئویی و صفحه تلویزیون انجام میشود. روند ارزیابی باید شامل بررسی رحم ،کولدوساکهای قدامی و خلفی، سطح تخمدانها و محل قرار گیری آنها و لوله های فالوپ باشد. تزریق رنگ آبی رقیق از طریق کانولای متصل به سرویکس
تعریف: لاپاراسکوپی عبارت است از بررسی حفره صفاقی به وسیله یک دوربین که پس از ایجاد یک پنومو پریتوئن در دیواره شکمی وارد شکم می شود. با جراحی لاپاراسکوپیک پروسهu200cهای معمول درجراحی انجام میشود به نحوی که به کاهش ضایعه حاصل از دستکاری انجامیده و بهبودی بیمار تسریع می گردد. با این شیوه پروسه های جراحی از طریق دستکاری از راه دور در محدوده بسته حفره شکمی یا بیرون صفاقی به وسیله دوربین چشمی یا دوربین های ویدئویی و صفحه تلویزیون انجام میشود. روند ارزیابی باید شامل بررسی رحم ،کولدوساکهای قدامی و خلفی، سطح تخمدانها و محل قرار گیری آنها و لوله های فالوپ باشد. تزریق رنگ آبی رقیق از طریق کانولای متصل به سرویکس
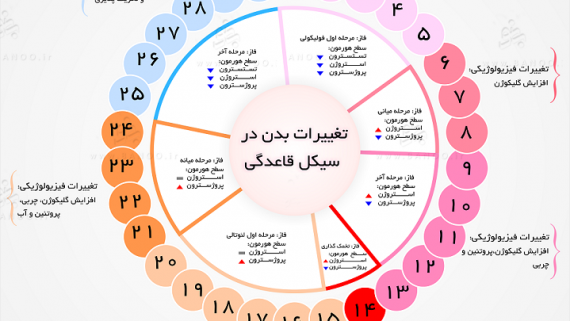
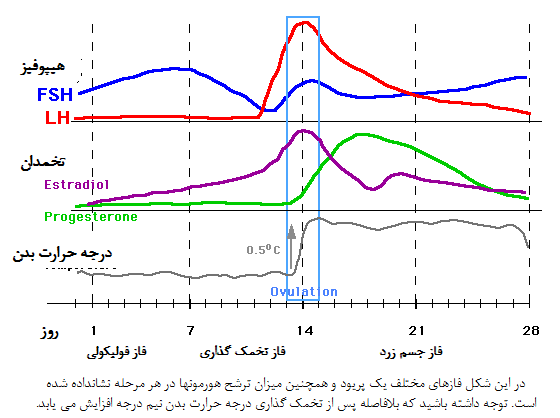
سیستمxa0هورمونی زنان
- xa0هورمون آزادکننده هیپوتالاموسی موسوم به هورمون آزادکننده گنادوتروپین(GNRH).
- هورمونu200cهای جنسی هیپوفیز قدامی موسوم به هورمون محرک فولیکول(FSH) و هورمون مولد جسم زرد(LH) که در پاسخ به ترشح GNRH از هیپوتالاموس ترشح میu200cشوند.
- هورمونu200cهای تخمدانی، استروژن و پروژسترون که از تخمدان در پاسخ به دو هورمون جنسی زنانه از هیپوفیز قدامی ترشح میu200cشوند.
این هورمونu200cها در طول چرخه جنسی ماهانه زن بهu200cطور ثابت ترشح نمیu200cشوند، بلکه در زمانu200cهای مختلف چرخه، به میزانu200cهای بسیار متفاوت ترشح میu200cگردند. هورمونu200cهای تخمدانی دو نو
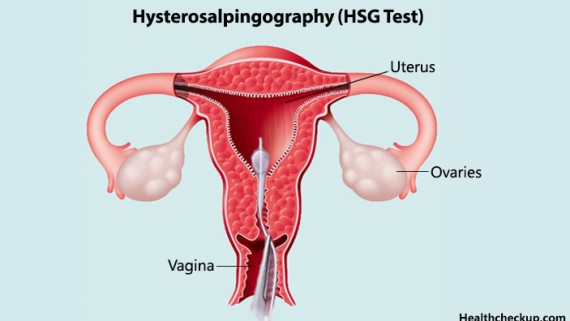
هیستروسالپنگوگرافی (HSG) جهت بررسی علت ناباروری، باید از سلامت اندام تولید مثل اطمینان حاصل شود. «هیستروسالپنگوگرافی» (HSG) یکی از مراحل اصلی بررسیu200cی اولیهu200e ناباروری است. «HSG» تصویربرداری از رحم و لولهu200cای رحمی با استفاده از تزریق مواد کنتراست میباشد و روشی قابل اعتماد، کم خطر، در دسترس و به راحتی برای بیمار قابل تحمل است. این روش آناتومی لوله ها و رحم را نشان می دهد و علاوه بر کاربرد تشخیصی، اثرات درمانی نیز دارد. گزارش شده که در ۳۰% موارد تا ۶ ماه بعد از انجام HSG بارداری خودبخود اتفاق میu200eافتد که احتمالاً به دلیل باز شدن لولهu200cهای رحمی است. در این روش از مادهu200eی کنتراست محلول در آب استفاده شده و تزریق مادهu200eی کنتراست از طریق کانال سرویکال، اطلاعات دقیقی را در ارتباط با حفرهu200cu200eی رحم، وضعیت لوله های رحمی و ناهنجاری های مادرزادی در اختیار پزشک قرار می دهد. این روش ب�