مراقبت از پوست صورت و بدن در دوران بارداری: آیا در دوران پیش از بارداری خود از مواد آرایشی استفاده میکردید و مراقبت های پوستی خانگی را انجام میدادید؟ جوابتان به سوال بالا هرچی که باشد باید بدانید که باید یک تغییر اساسی در این رابطه ایجاد کنید. چرا؟ چون در زمان بارداری همانقدر که مراقبت از پوست حائز اهمیت است همانقدر هم باید در انتخاب مواد آرایشی بهداشتی دقت نمود تا حاوی مواد مضر برای جنین نباشند! . نکته ی اول: هر محصول آرایشی بهداشتی که حاوی ویتامین A یا مشتقات اون (انواع رتینوئیدها) هست را کنار بگذارید. ویتامین آ بی رویه تراتوژن قوی برای جنین محسوب شده و لازم است که مادر از استفاده از کرمهای حاوی این ویتامین دوری نماید.
قطعا برای مصرف کنندگان قرص های ترکیبی پیشگیری از بارداری سوال پیش خواهد آمد که از بین انواع مختلف محصولات این قرص ها اعم از قرصLD، قرص HD، قرص های تری فازیک،قرص های یاز، یاسمین،دیان،روکین، دروسپیل، مارولون، کنتراسمین و… کدامیک برای آنها مناسب تر خواهر بود. اکثر این قرص ها در نوع استروژن و پروژسترون یا دوز استروژن و پروژسترون به کار رفته در آنها باهم متفاوت هستند. از بین همه ی قرص های بالا مصرف LD، یاسمین و تری فازیک از بقیه قرص ها شایعتر هستند لذا ما ضمن توضیح نسبی این قرص ها، آنها رو با یکدیگر مقایسه میکنیم. قرص ال دی (LD) نحوه مصرف قرص: هر بسته حاوی ۲۱ قرص است که باید اولین قرص از روز سوم تا پنجم پریودی شروع شود. در صورت اتمام یا ادامه خونریزی مصرف قرص را شروع کنید. ۲۱ عدد را مصرف کرده و ۷ روز قرص نخورید و بدون توجه به شروع خونریزی، بسته دوم را از رو
قرص های پیشگیری از بارداری ترکیبی یکی از روش های جلوگیری از بارداری، مصرف قرص های ترکیبی (حاوی استروژن و پروژسترون) است که به اشکال مختلف مثل قرص LD، تری فازیک، یاز و یازمین و… در سیستم ارایه خدمات تنظیم خانواده ایران موجود می باشد. این قرص ها باید هر روزه مصرف شوند و پیش از استفاده حتما باید شرایط فرد توسط یک کارشناس بررسی گردد تا عوارض آن به حداقل برسند. مکانیسم عمل: این قرص ها از تخمک گذاری زن در حین مصرف پیشگیری میکنند همچنین عبور اسپرم ها را از دهانه رحم دچار مشکل میکنند. به علاوه با تغییر مخاط داخلی رحم از بارداری جلوگیری میکنند. میزان اثربخشی: میزان اثر بخشی این قرص ها در صورت مصرف صحیح و به موقع ۹۸% می باشد. یه نکته خیلیییی مهمتر مواردی هستن که مصرف قرص ها در اونها به شدت ممنوعه: مادران شیرده در ۶ ماه اول پس از زایمان، کمتر از سه هفته پس از زایمان در زنان غیر شیرده�
دیابت بارداری شایع ترین عارضه ی طبی مامایی است و به دو نوع دیابت آشکار و دیابت حاملگی تقسیم می شود. دیابت آشکار به دیابتی اطلاق می شود که ابتلا به دیابت پیش از بارداری در مادر تشخیص داده شده است و دیابت حاملگی دیابت ناشی از حاملگی است. علائم بالینی دیابت عبارتند از؛ پرنوشی مادر، پر ادراری، پرخوری و کاهش غیرقابل توجیه وزن در صورتی که قند خون ناشتای مادر باردار ۱۲۶ و یا بالاتر باشد دیابت حاملگی تایید می گردد. بیماری دیابت در صورتی که به طور مناسب کنترل نشود، دارای آثار مختلفی بر جنین، مادر و نوزاد به دنیا آمده خواهد بود. آثار جنینی عبارتند از؛
- سقط خود به خودی
- زایمان زودرس
- ناهنجاری های مادرزادی
- اختلال رشد جنین
- مرگ غیرقابل توجیه
- پلی هیدرآمنیوس
- رشد بیش از حد جنین(ماکروزومی جنین) که ممکن است منجر به اخ
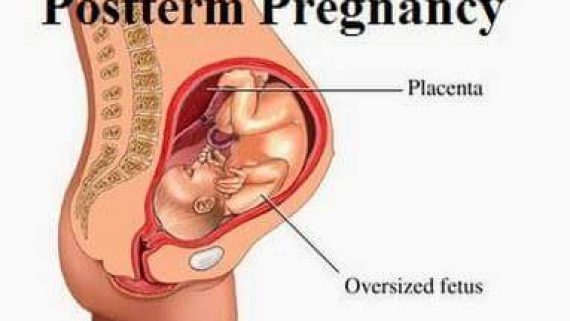
حاملگی پُستترم حاملگی پستترم یا زایمان دیررس به حاملگی می گویند که در آن بیش از ۴۲ هفته یا به عبارتی ۲۹۴ روز از اولین روز آخرین قاعدگی مادر گذشته باشد. نکته مهم در بررسی زایمان دیررس تعیین دقیق سن بارداری مادر با استفاده از اولین سونوگرافی انجام شده در بارداری و تاریخ آخرین قاعدگی مادر است. عواملی که موجب افزایش احتمال زایمان دیررس می شوند عبارتند از؛ وزن بالای پیش از بارداری، بارداری اول مادر، سابقه ی حاملگی طول کشیده در مادر و مادربزرگ، ژنهای مادری، عوامل جفتی جنینی نظیر؛ آنانسفالی، هیپوپلازی فوق کلیه، اختلالات جفتی و… از جمله عوارض این گونه زایمان ها می توان به افزایش میزان فلج مغزی و تشنج نوزادی، مرگ و موربیدیته نوزاد و شیرخوار، و مرگ داخل رحمی اشاره کرد. علل اصلی مرگ در این حاملگیها فشارخون حاملگی، زایمان طولانی به علت عدم تطابق سر جنین با کانال زایمانی، آس
زایمان پره ترم یا همان زایمان زودرس به کلیه ی مواردی اطلاع می گردد که در آن ها به علل مختلفی ناچار به تولد نوزاد پیش از ۳۶ هفته ی کامل بارداری بشویم. از این نظر زایمان پره ترم را به دو دسته ی زایمان پره ترم زودهنگام(پیش از ۳۳ هفته ی کامل بارداری) و زایمان پره ترم دیر هنگام (بین هفته ی ۳۴ تا ۳۶ بارداری) تقسیم می کنیم.
در حال حاضر در تمام دنیا آستانه ی قابلیت حیات بین هفته های ۲۰ الی ۲۶ بارداری در نظر گرفته میشود که قطعا به وضعیت سلامت جنین و مادر و نیز امکانات پزشکی بیمارستان ها وابسته می باشد. در هر صورت نوزادان به دنیا آمده قبل از ۲۵ هفته اغلب در معرض آسیب مغزی شدید هستند و زایمان پیش از ۲۳ هفته بقایی در حدود ۵ درصد دارد. متاسفانه در این گونه زایمان ها به علت نارس بودن اعضای بدن، نوزاد به شدت آسیب پذیر و شکننده است در نتیجه در این موارد ممکن است شاهد آسیب مغزی در اثر �
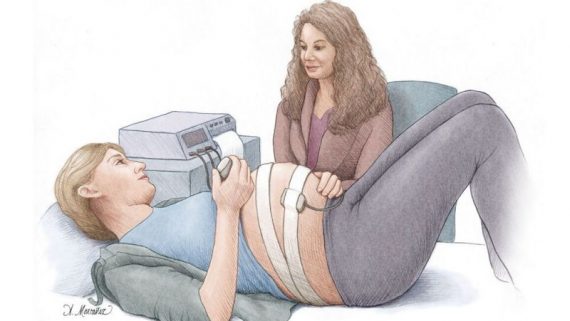
NST یا تست بدون استرس ( Non Stress Test )
Freeman و Leeبا معرفی تست بدون استرس « تسریع تعداد ضربان قلب جنین در پاسخ به حرکات جنین » را به عنوان نشانه ای از سلامت جنین معرفی کردند.
در این تست، با استفاده از تکنیک داپلر، همزمان با احساس حرکات جنین توسط مادر، تسریع تعداد ضربان قلب جنین مشخص می شود.
این تست به منظور ارزیابی وضعیت سلامتی جنین انجام می شود و در برگیرنده ی استفاده از یک مانیتور خارجی جهت مشاهده حرکات و تحریکات قلب جنین ( FHR ) همراه با حرکات جنین می باشد.
تسریع در ضربانات قلب جنین می تواند علامت سیستم عصبی مرکزی و خودمختار باشد که نمی تواند به دلیل هایپوکسی داخل رحمی ایجاد شده باشد. مدت انجام این تست ۲۰ دقیقه می باشد و انجام این تست بسیار آسان بوده و از نتایج این تست برای تفسیر نتایج مثبت کاذبی که
غربالگری چیست ؟
با وجود این که اکثر نوزادان سالم به دنیا می آیند؛ اما حدود ۳-۲ درصد نوزادان در هنگام تولد، دچار نقایص مادر زادی هستند. از شایع ترین این بیماری های سندرم داون (منگلیسم)، نقایص لوله عصبی و سندرم تریزومی ۱۸ اشاره کرد. آزمایش هایغربالگری دوران بارداری برای بررسی و تشخیص به موقع گروهی از بیماریها انجام می شوند. این بیماری ها معمولاً در فرزندان خانواده هایی ایجاد می شوند که سابقه نقایص مادر زادی را ندارند وبنابراین انجام آزمایش های غربالگری بارداری را نه تنها به زوج های درمعرض خطر این بیماری ها بلکه به تمام زوج هایی که فرزندی در راه دارند. توصیه می کنیم. اما باید بدانید که جواب های نگران کننده این آزمایش ها به معنی تولد فرزند غیر عادی نیست. این آزمایش ها قطعاً به هیچ عنوان برای تشخیص بیماری های مادر زا
مراقبت های دوران بارداری
مسلما مراقبت های دوران بارداری نقش به سزایی در سلامت مادر و کودک داشته و از عوارض مادرو کودک به مقدار زیادی جلوگیری می کند.هدف از مراقبت های دوران بارداری تولد فرزندی سالم با تضمین سلامتی مادر است. این مراقبت ها مجموعه ای سازماندهی شده می باشد، که می تواند مرگ ومیر جنین را به میزان ۴۰% کاهش دهد.سلامت دوران بارداری به سلامت پیش از بارداری( شامل تا یکسال قبل از باردار شدن) بستگی دارد. طول مدت حاملگی : دانستن سن دقیق حاملگی بر حسب هفته ، جهت کنترل سلامت جنین ضروری است.حاملگی را به سه قسمت مساوی ۳ ماهه تقسیم می کنند . هر سه ماه شامل ۱۴ هفته است که مجموعا ۴۲ هفته را در بر می گیرد.متوسط مدت بارداری ۲۸۰ روز یا ۴۰ هفته می باشد.مدت زمان زایمان طبیعی بین
مراقبتهای پس از زایمان شامل دو بخش مراقبت از نوزاد و مراقبت از مادر است. مراقبتهای مربوط به نوزاد در فصل مربوط به آن خواهد آمد. در اینجا بهشرح مراقبتهای مربوط به مادر میپردازیم: ۶ ساعت اول پس از زایمان، مهم ترین زمان برای مادر است. در بین مراقبتهای پس از زایمان، کنترل میزان خون ریزی و علایم حیاتی مادر اهمیت زیادی دارد. مراقبتهای معمول پس از زایمان، طی ۳ مرحله انجام می شود که مرحله اول در روزهای اول تا سوم، مرحله دوم در روزهای ۱۰ تا ۱۵ و مرحله سوم در روزهای ۴۲ تا ۶۰ پس از زایمان است. ● دوران نقاهت پس از زایمان دوران نقاهت پس از زایمان، به ۶ تا ۸ هفته اول بعد از زایمان گفته میشود که در طی آن تغییرات فیزیکی و فیزیولوژیک ایجاد شده بر اثر بارداری برگشت میکند. تغییرات طبیعی بعد از زایمان عبارتند از: – کاهش حجم رحم – کاهش وزن به میزان تقریباً ۸ کیلو – ترشح شیر از پست�