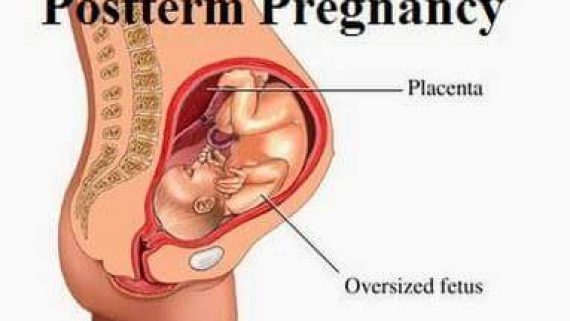
حاملگی پُستu200cترم حاملگی پستu200cترم یا زایمان دیررس به حاملگی می گویند که در آن بیش از ۴۲ هفته یا به عبارتی ۲۹۴ روز از اولین روز آخرین قاعدگی مادر گذشته باشد. نکته مهم در بررسی زایمان دیررس تعیین دقیق سن بارداری مادر با استفاده از اولین سونوگرافی انجام شده در بارداری و تاریخ آخرین قاعدگی مادر است. عواملی که موجب افزایش احتمال زایمان دیررس می شوند عبارتند از؛ وزن بالای پیش از بارداری، بارداری اول مادر، سابقه ی حاملگی طول کشیده در مادر و مادربزرگ، ژنهای مادری، عوامل جفتی جنینی نظیر؛ آنانسفالی، هیپوپلازی فوق کلیه، اختلالات جفتی و… از جمله عوارض این گونه زایمان ها می توان به افزایش میزان فلج مغزی و تشنج نوزادی، مرگ و موربیدیته نوزاد و شیرخوار، و مرگ داخل رحمی اشاره کرد. علل اصلی مرگ در این حاملگیu200cها فشارخون حاملگی، زایمان طولانی به علت عدم تطابق سر جنین با کانال زایمانی�
زایمان پره ترم یا همان زایمان زودرس به کلیه ی مواردی اطلاع می گردد که در آن ها به علل مختلفی ناچار به تولد نوزاد پیش از ۳۶ هفته ی کامل بارداری بشویم. از این نظر زایمان پره ترم را به دو دسته ی زایمان پره ترم زودهنگام(پیش از ۳۳ هفته ی کامل بارداری) و زایمان پره ترم دیر هنگام (بین هفته ی ۳۴ تا ۳۶ بارداری) تقسیم می کنیم.
در حال حاضر در تمام دنیا آستانه ی قابلیت حیات بین هفته های ۲۰ الی ۲۶ بارداری در نظر گرفته میشود که قطعا به وضعیت سلامت جنین و مادر و نیز امکانات پزشکی بیمارستان ها وابسته می باشد. در هر صورت نوزادان به دنیا آمده قبل از ۲۵ هفته اغلب در معرض آسیب مغزی شدید هستند و زایمان پیش از ۲۳ هفته بقایی در حدود ۵ درصد دارد. متاسفانه در این گونه زایمان ها به علت نارس بودن اعضای بدن، نوزاد به شدت آسیب پذیر و شکننده است در نتیجه در این موارد ممکن است شاهد آسیب مغزی در اثر �
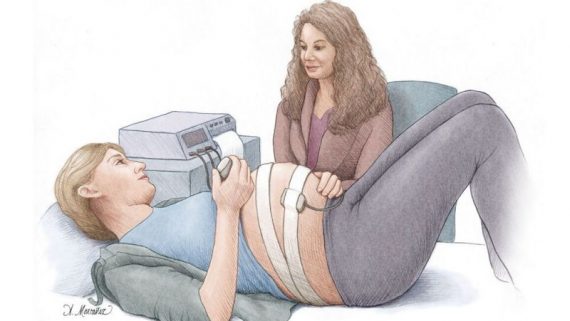
NST یا تست بدون استرسxa0 ( Non Stress Testxa0)
Freemanxa0 xa0و Leeبا معرفی تست بدون استرس « تسریع تعداد ضربان قلب جنین در پاسخ به حرکات جنین » را به عنوان نشانه ای از سلامت جنین معرفی کردند.
در این تست، با استفاده از تکنیک داپلر، همزمان با احساس حرکات جنین توسط مادر، تسریع تعداد ضربان قلب جنین مشخص می شود.
این تست به منظور ارزیابی وضعیت سلامتی جنین انجام می شود و در برگیرنده ی استفاده از یک مانیتور خارجی جهت مشاهده حرکات و تحریکات قلب جنین ( FHR ) همراه با حرکات جنین می باشد.
تسریع در ضربانات قلب جنین می تواند علامت سیستم عصبی مرکزی و خودمختار باشد که نمی تواند به دلیل هایپوکسی داخل رحمی ایجاد شده باشد. مدت انجام این تست ۲۰ دقیقه می باشد و انجام این تست بسیار آسان بوده و از نتایج این تست برای تفسیر نتایج مثبت کاذبی
غربالگری چیست ؟
با وجود این که اکثر نوزادان سالم به دنیا می آیند؛ اما حدود ۳-۲ درصد نوزادان در هنگام تولد، دچار نقایص مادر زادی هستند. از شایع ترین این بیماری های سندرم داون (منگلیسم)، نقایص لوله عصبی و سندرم تریزومی ۱۸ اشاره کرد. آزمایش هایغربالگریxa0دوران بارداریxa0برای بررسی و تشخیص به موقع xa0گروهی از بیماریهاxa0انجام می شوند. این بیماری ها معمولاً در فرزندان خانواده هایی ایجاد می شوند که سابقه نقایص مادر زادی را ندارند وبنابراین انجام آزمایش های غربالگری بارداریxa0را نه تنها به زوج های درمعرض خطر این بیماری ها بلکه به تمام زوج هایی که فرزندی در راه دارند. توصیه می کنیم. اما باید بدانید که جواب های نگران کننده این آزمایش ها به معنی تولد فرزند غیر عادی نیست. این آزمایش ها قطعاً به هیچ عنوان برای تشخیص بیماری های مادر
مراقبت های دوران بارداری
xa0مسلما مراقبت های دوران بارداری نقش به سزایی در سلامت مادر و کودک داشته و از عوارض مادرو کودک به مقدار زیادی جلوگیری می کند.هدف از مراقبت های دوران بارداری تولد فرزندی سالم با تضمین سلامتی مادر است. این مراقبت ها مجموعه ای سازماندهی شده می باشد، که می تواند مرگ ومیر جنین را به میزان ۴۰% کاهش دهد.سلامت دوران بارداری به سلامت پیش از بارداری( شامل تا یکسال قبل از باردار شدن) بستگی دارد. طول مدت حاملگی : دانستن سن دقیق حاملگی بر حسب هفته ، جهت کنترل سلامت جنین ضروری است.حاملگی را به سه قسمت مساوی ۳ ماهه تقسیم می کنند . هر سه ماه شامل ۱۴ هفته است که مجموعا ۴۲ هفته را در بر می گیرد.متوسط مدت بارداری ۲۸۰ روز یا ۴۰ هفته می باشد.مدت زمان زایمان طبیعی بی�
مراقبتu200cهای پس از زایمان شامل دو بخش مراقبت از نوزاد و مراقبت از مادر است. مراقبتu200cهای مربوط به نوزاد در فصل مربوط به آن خواهد آمد. در اینجا بهu200cشرح مراقبتu200cهای مربوط به مادر میu200cپردازیم: ۶ ساعت اول پس از زایمان، مهمu200c ترین زمان برای مادر است. در بین مراقبتu200cهای پس از زایمان، کنترل میزان خوu200cن u200cریزی و علایم حیاتی مادرxa0اهمیت زیادی دارد. مراقبتu200cهای معمول پس از زایمان، طی ۳ مرحله انجام می u200cشود که مرحله اول در روزهای اول تا سوم، مرحله دوم در روزهای ۱۰ تا ۱۵ و مرحله سوم در روزهای ۴۲ تا ۶۰ پس از زایمان است. ● دوران نقاهت پس از زایمان دوران نقاهت پس از زایمان، به ۶ تا ۸ هفته اول بعد از زایمان گفته میu200cشود که در طی آن تغییرات فیزیکی و فیزیولوژیک ایجاد شده بر اثر بارداری برگشت میu200cکند. تغییرات طبیعی بعد از زایمان عبارتند از: – کاهش حجم رحم – کاهش وزن به میزان تقریباً ۸ کیلو – �
بررسی زایمان، وضع حمل و نفاس طبیعی جهت آشنایی زنان باردار
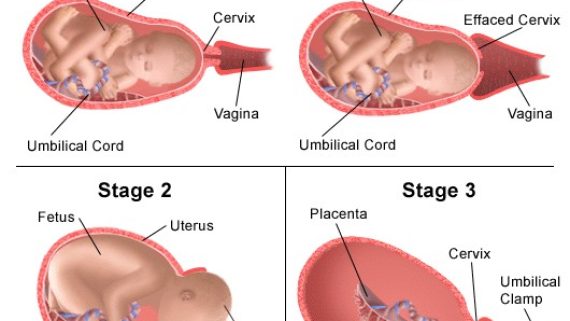
* علائم شروع زایمان عبارتند از: درد ناحیه زیر شکم و یا کمر که به تدریج طول مدت درد بیشتر و فاصله بین آن کوتاه تر میشود. بروز هر نوع ترشح خونی از واژن یا مهبل آبریزش از مهبل یا واژن * فرآیند زایمان معمولاً به سه مرحل تقسیم می شود : مرحلۀ اول : از زمان شروع دردهای زایمانی تا باز شدن کامل دهانۀ رحم می باشد . مرحلۀ دوم : از باز شدن کامل دهانۀ رحم تا خروج نوزاد می باشد . مرحلۀ سوم : از خروج نوزاد تا خروج جفت می باشد . * مرحله اول: مرحله اول نیز سه قسمت دارد : دردهای ابتدایی، دردهای فعال ، مرحلۀ انتقالی . تمامی مرحلۀ اول ممکن است ۱۲-۱۴ ساعت برای شکم اولها و ۵-۶ ساعت برای مادرانی که قبلاً هم زایمان کرده اند طول بکشد . نیروی انقباضات
بارداری و زایمان دو پدیده کاملا طبیعی محسوب میشود که بیش از اینکه نیازمند مداخله ی طبی باشد حمایت و همراهی مادر را میطلبد . در واقع حاملگی مثل بلوغ و یائسگی یکی از دوران های مهم و تکاملی زندگی یک زن تلقی میشود که طی آن باید تکامل در جهت قبول وظایفی صورت گیرد تا نقش مادری بهتر پذیرفته شود . زندگی قبل از تولد آغاز میشود و رشد متعادل کودکان ما ارتباط تنگاتنگ با سلامت جسم و روان مادر در بارداری دارد . عدم اگاهی مادر و پدر در این ماه های حیاتی میتواند اثرات جبران ناپذیری در سلامت آینده سازان فردای جامعه بگذارد. هدف ما آماده کردن مادر باردار و افزایش شناخت وی نسبت به تغییرات بوجود آمده و ارتق�
خانم هایxa0باردار میu200cتوانند با مراجعه بهxa0مرکز مشاوره مامایی ضمن آشنایی باxa0خدمات این مرکز مامای همراهxa0خود را انتخاب کنند تا درتمام زمان زایمان بخشی از آu200cن یا حتی بعد از زایمان مطابق خواست آنها مامای همراه در بیمارستان کنارشان باشد و علاوه بر آموزش و مشاوره، خدمات لازم را xa0به آنها ارائه کند. مامای همراه عامل زایمان نیست بلکه نقش همراه مادر را دارد زیرا از نظر علمی ثابت شده است که وجود همراه و فردی که مادر او را بشناسد و به او اعتماد داشته باشد در کنار مادر در دوره بارداری و هنگام زایمان در کاهش درد و استرس مادر بسیار تاثیرگذار است و باعث احساس آرامش بیشتر مادر میu200cشود. یکی از خدمات مامای همراهxa0این است که هنگامی که درد زایمان نزدیک است به مادر مشاوره میu200cدهد که بهتر است در خانه بماند یا به بیمارستان برود بماند همچنین هنگام زایمان نیز مامای همراه میu200cتواند در تما
زایمان طبیعی و فیزیولوژیک چیست و چگونه محقق میشود؟؟ زنان در طی زایمان به تغذیه روح و حالات روانی نیازمندند تا بدین وسیله بتوانند نتیجه مناسبی برای خود و فرزندشان کسب نمایند. حمایت روحی روانی و برقراری ارتباط دوستانه و انسانی با مادران باردار که در مراحل زایمانی هســـــتند می تواند نقش موثری بر ترشح هورمونهای درون زاد داشته باشد که همین هورمونهابابرقراری نقش مطلوب خود میتوانند با مسیر طبیعی و مناسب روند زایمان همراه باشند. از آنجا که وجود درد یک سنجش کامل از فرایند زایمان است بسیاری معتقدند که درد مزایای مثبتی برای مادر و کودک دارد . دانستن این موضوع مادر را برای پذیرش روند طبییعی زایمان آماده تر ساخته و او را مجاب میکند که در زایمان خود مشارکت نموده و به خود و فرزندش کمک نماید. مادر باردار با تحمل درد زایمان “مادر” میشود و با تجربه این درد ها آگاهی بیشتری برای مراقبت